Bài viết Ung thư phổi không phải tế bào nhỏ được UngThuPhoi.org chia sẻ kiến thức tổng quan như: Ung thư phổi không phải tế bào nhỏ là một bệnh trong đó các tế bào ác tính (ung thư) hình thành trong các mô của phổi. Các giai đoạn của ung thư phổi không phải tế bào nhỏ. Ung thư phổi không phải tế bào nhỏ tái phát. Tổng quan về lựa chọn điều trị. Lựa chọn điều trị theo giai đoạn.
Mục Lục
Ung thư phổi không phải tế bào nhỏ là một bệnh trong đó các tế bào ác tính (ung thư) hình thành trong các mô của phổi.
Các phổi là một cặp thở hình nón các cơ quan trong lồng ngực. Phổi mang oxy vào cơ thể khi bạn hít vào. Chúng giải phóng carbon dioxide , một sản phẩm thải của các tế bào của cơ thể , khi bạn thở ra. Mỗi phổi có các phần được gọi là thùy . Phổi trái có hai thùy. Phổi phải lớn hơn một chút và có ba thùy. Hai ống được gọi là phế quản dẫn từ khí quản (khí quản) đến phổi phải và phổi trái. Các phế quản đôi khi cũng liên quan đến ung thư phổi . Túi khí nhỏ gọi là phế nang và ống nhỏ gọi là phế quản tạo nên bên trong của phổi.

Một màng mỏng gọi là màng phổi bao phủ bên ngoài mỗi phổi và vạch vào thành trong của khoang ngực . Điều này tạo ra một túi gọi là khoang màng phổi . Khoang màng phổi thường chứa một lượng nhỏ chất lỏng giúp phổi di chuyển trơn tru trong ngực khi bạn thở.
Có hai loại ung thư phổi chính: ung thư phổi không phải tế bào nhỏ và ung thư phổi tế bào nhỏ .
Xem tóm tắt PDQ sau đây để biết thêm thông tin về ung thư phổi:
- Điều trị ung thư phổi tế bào nhỏ
- Hủy bỏ bất thường của điều trị trẻ em
- Phòng chống ung thư phổi
- Sàng lọc ung thư phổi
Có một số loại ung thư phổi không phải tế bào nhỏ.
Mỗi loại ung thư phổi không phải tế bào nhỏ có các loại khác nhau của ung thư tế bào. Các tế bào ung thư của từng loại phát triển và lây lan theo những cách khác nhau. Các loại ung thư phổi không phải tế bào nhỏ được đặt tên cho các loại tế bào được tìm thấy trong ung thư và cách các tế bào nhìn dưới kính hiển vi :
- Ung thư biểu mô tế bào vảy: Ung thư hình thành trong các tế bào mỏng, phẳng lót bên trong phổi. Đây còn được gọi là ung thư biểu bì.
- Ung thư biểu mô tế bào lớn: Ung thư có thể bắt đầu ở một số loại tế bào lớn.
- Adenocarcinoma: Ung thư bắt đầu trong các tế bào xếp thành phế nang và tạo ra các chất như chất nhầy .
Các loại ung thư phổi không phải tế bào nhỏ ít phổ biến khác là: pleomorphic , khối u carcinoid , ung thư biểu mô tuyến nước bọt và ung thư biểu mô không phân loại.
Hút thuốc là yếu tố nguy cơ chính của ung thư phổi không phải tế bào nhỏ.
Bất cứ điều gì làm tăng khả năng mắc bệnh của bạn được gọi là yếu tố rủi ro . Có một yếu tố rủi ro không có nghĩa là bạn sẽ bị ung thư; không có các yếu tố rủi ro không có nghĩa là bạn sẽ không bị ung thư. Nói chuyện với bác sĩ của bạn nếu bạn nghĩ rằng bạn có thể có nguy cơ bị ung thư phổi.
Các yếu tố nguy cơ ung thư phổi bao gồm:
- Hút thuốc lá, ống , hoặc xì gà , bây giờ hoặc trong quá khứ. Đây là yếu tố nguy cơ quan trọng nhất đối với ung thư phổi. Một người bắt đầu hút thuốc càng sớm, một người càng hút thuốc thường xuyên và càng nhiều năm hút thuốc, nguy cơ ung thư phổi càng cao.
- Được tiếp xúc với khói thuốc lá.
- Tiếp xúc với amiăng, asen , crom, berili, niken, bồ hóng hoặc nhựa đường ở nơi làm việc.
- Tiếp xúc với bức xạtừ bất kỳ điều sau đây:
- Xạ trịvào vú hoặc ngực.
- Radontrong nhà hoặc nơi làm việc.
- Các xét nghiệm hình ảnhnhư quét CT .
- Bức xạ bom nguyên tử.
- Sống ở nơi có ô nhiễm không khí.
- Có tiền sử gia đìnhbị ung thư phổi.
- Bị nhiễmvới virus HIV (HIV).
- Uống bổ sung beta carotenevà là người hút thuốc nặng.
Tuổi già là yếu tố nguy cơ chính của hầu hết các bệnh ung thư. Cơ hội bị ung thư tăng lên khi bạn già đi.
Khi hút thuốc kết hợp với các yếu tố nguy cơ khác, nguy cơ ung thư phổi tăng lên.
Dấu hiệu của ung thư phổi không phải tế bào nhỏ bao gồm ho không biến mất và khó thở.
Đôi khi ung thư phổi không gây ra bất kỳ dấu hiệu hoặc triệu chứng . Nó có thể được tìm thấy trong khi chụp x-quang ngực được thực hiện cho một tình trạng khác . Các dấu hiệu và triệu chứng có thể được gây ra bởi ung thư phổi hoặc do các điều kiện khác. Kiểm tra với bác sĩ của bạn nếu bạn có bất kỳ điều sau đây:
- Ngực khó chịu hoặc đau.
- Một cơn ho không biến mất hoặc trở nên tồi tệ hơn theo thời gian.
- Khó thở.
- Khò khè.
- Máutrong đờm ( chất nhầy ho ra từ phổi).
- Khàn tiếng.
- Mất cảm giác ngon miệng.
- Giảm cân không rõ lý do.
- Cảm thấy rất mệt mỏi.
- Khó nuốt.
- Sưng ở mặt và / hoặc tĩnh mạchở cổ.
Các xét nghiệm kiểm tra phổi được sử dụng để phát hiện (tìm), chẩn đoán và giai đoạn ung thư phổi không phải tế bào nhỏ.
Các xét nghiệm và thủ tục để phát hiện, chẩn đoán và giai đoạn ung thư phổi không phải tế bào nhỏ thường được thực hiện cùng một lúc. Một số thử nghiệm và quy trình sau đây có thể được sử dụng:
- Khámvà lịch sử thể chất : Một cuộc kiểm tra của cơ thể để kiểm tra các dấu hiệu sức khỏe tổng quát, bao gồm kiểm tra các dấu hiệu bệnh, chẳng hạn như cục u hoặc bất cứ điều gì khác có vẻ bất thường. Một lịch sử về thói quen sức khỏe của bệnh nhân, bao gồm hút thuốc, và các công việc trong quá khứ, bệnh tật và phương pháp điều trị cũng sẽ được thực hiện.
- Xét nghiệm trong phòng thí nghiệm: Các thủ tục y tế kiểm tra các mẫu mô , máu, nước tiểu hoặc các chất khác trong cơ thể. Những xét nghiệm này giúp chẩn đoán bệnh, lên kế hoạch và kiểm tra điều trị hoặc theo dõi bệnh theo thời gian.
- X-quang ngực: X-quang các cơ quan và xương bên trong ngực. X-quang là một loại chùm năng lượng có thể đi xuyên qua cơ thể và lên phim, tạo nên một bức tranh về các khu vực bên trong cơ thể.

- CT scan(CAT scan) : Một thủ tục tạo ra một loạt các hình ảnh chi tiết về các khu vực bên trong cơ thể, chẳng hạn như ngực, được chụp từ các góc khác nhau. Các hình ảnh được thực hiện bởi một máy tính liên kết với một máy x-quang. Một thuốc nhuộm có thể được tiêm vào tĩnh mạch hoặc nuốt để giúp các cơ quan hoặc mô hiển thị rõ ràng hơn. Thủ tục này cũng được gọi là chụp cắt lớp vi tính, chụp cắt lớp vi tính hoặc chụp cắt lớp trục máy tính.
- Xét nghiệm tế bào học đờm: Một thủ tục trong đó một nhà nghiên cứu bệnh học xem một mẫu đờm (chất nhầy ho ra từ phổi) dưới kính hiển vi, để kiểm tra các tế bào ung thư.
- Thẩm thấu : Việc loại bỏ chất lỏng từ khoảng trống giữa niêm mạc ngực và phổi, bằng kim. Một nhà nghiên cứu bệnh học xem chất lỏng dưới kính hiển vi để tìm kiếm các tế bào ung thư.
Nếu nghi ngờ ung thư phổi, sinh thiết được thực hiện.
Một trong những loại sinh thiết sau đây thường được sử dụng:
- Sinh thiết chọc hút bằng kim mịn (FNA)của phổi : Việc loại bỏ mô hoặc dịch từ phổi bằng kim mỏng. Chụp CT, siêu âm hoặc thủ tục hình ảnh khácđược sử dụng để xác định vị trí cácmô hoặc chất lỏng bất thường trong phổi. Một vết mổ nhỏcó thể được thực hiện ở da nơi kim sinh thiết được đưa vào mô hoặc chất lỏng bất thường. Một mẫu được lấy ra bằng kim và gửi đến phòng thí nghiệm. Một nhà nghiên cứu bệnh học sau đó xem mẫu dưới kính hiển vi để tìm tế bào ung thư. X-quang ngực được thực hiện sau thủ thuật để đảm bảo không có không khí rò rỉ từ phổi vào ngực.

Một siêu âm nội soi (EUS) là một loại siêu âm có thể được sử dụng để hướng dẫn một sinh thiết FNA của phổi, hạch bạch huyết , hoặc các khu vực khác. EUS là một thủ tục trong đó một ống nội soi được đưa vào cơ thể. Máy nội soi là một dụng cụ mỏng, giống như ống với ánh sáng và ống kính để xem. Một đầu dò ở cuối ống nội soi được sử dụng để dội sóng âm thanh năng lượng cao (siêu âm) ra khỏi các mô hoặc cơ quan nội tạng và tạo ra tiếng vang. Tiếng vang tạo thành một hình ảnh của các mô cơ thể được gọi là siêu âm .

- Nội soi phế quản: Một thủ tục để nhìn vào bên trong khí quản và đường thở lớn trong phổi cho các khu vực bất thường. Một ống nội soi phế quản được đưa qua mũi hoặc miệng vào khí quản và phổi. Một ống soi phế quản là một dụng cụ mỏng, giống như ống với ánh sáng và ống kính để xem. Nó cũng có thể có một công cụ để loại bỏ các mẫu mô, được kiểm tra dưới kính hiển vi cho các dấu hiệu ung thư.

- Nội soi lồng ngực: Mộtthủ tục phẫu thuật để xem xét các cơ quan bên trong ngực để kiểm tra các khu vực bất thường. Một vết mổ (vết cắt) được thực hiện giữa hai xương sườn và một ống nội soi lồng ngực được đưa vào ngực. Máy soi ngực là một dụng cụ mỏng, giống như ống với ánh sáng và ống kính để xem. Nó cũng có thể có một công cụ để loại bỏ các mẫu mô hoặc hạch bạch huyết, được kiểm tra dưới kính hiển vi để tìm dấu hiệu ung thư. Trong một số trường hợp, thủ tục này được sử dụng để loại bỏ một phần của thực quản hoặc phổi. Nếu một số mô, cơ quan hoặc hạch bạch huyết không thể đạt được, phẫu thuật lồng ngực có thể được thực hiện. Trong thủ tục này, một vết mổ lớn hơn được thực hiện giữa xương sườn và ngực được mở ra.
- Nội soi trung gian: Một thủ tục phẫu thuật để xem xét các cơ quan, mô và các hạch bạch huyết giữa phổi cho các khu vực bất thường. Một vết mổ (vết cắt) được thực hiện ở đầu xương ức và mộtống soi trung thất được đưa vào ngực. Kính thiên văn là một dụng cụ mỏng, giống như ống với ánh sáng và ống kính để xem. Nó cũng có thể có một công cụ để loại bỏ các mẫu mô hoặc hạch bạch huyết, được kiểm tra dưới kính hiển vi để tìm dấu hiệu ung thư.

- Phẫu thuật trung thất trước : Một thủ tục phẫu thuật để xem xét các cơ quan và mô giữa phổi và giữa xương ức và tim cho các khu vực bất thường. Một vết mổ (vết cắt) được thực hiện bên cạnh xương ức và một ống soi trung thất được đưa vào ngực. Kính thiên văn là một dụng cụ mỏng, giống như ống với ánh sáng và ống kính để xem. Nó cũng có thể có một công cụ để loại bỏ các mẫu mô hoặc hạch bạch huyết, được kiểm tra dưới kính hiển vi để tìm dấu hiệu ung thư. Đây cũng được gọi là thủ tục Chamberlain.
- Sinh thiết hạch bạch huyết: Việc loại bỏ tất cả hoặc một phần của hạch bạch huyết. Một nhà nghiên cứu bệnh học xem mô hạch bạch huyết dưới kính hiển vi để kiểm tra các tế bào ung thư.
Một hoặc nhiều xét nghiệm trong phòng thí nghiệm sau đây có thể được thực hiện để nghiên cứu các mẫu mô:
- Xét nghiệm phân tử: Một xét nghiệm trong phòng thí nghiệm để kiểm tra một số gen , protein hoặc các phân tử kháctrong một mẫu mô, máu hoặc chất lỏng cơ thể khác. Các xét nghiệm phân tử kiểm tra cácthay đổigen hoặc nhiễm sắc thể nhất địnhxảy ra trong ung thư phổi không phải tế bào nhỏ.
- Hóa mô miễn dịch: Một xét nghiệm sử dụng kháng thể để kiểm tra các kháng nguyên nhất địnhtrong một mẫu mô. Kháng thể thường được liên kết với một chất phóng xạ hoặc thuốc nhuộm làm cho mô sáng lên dưới kính hiển vi. Loại xét nghiệm này có thể được sử dụng để cho biết sự khác biệt giữa các loại ung thư khác nhau.
Một số yếu tố ảnh hưởng đến tiên lượng (cơ hội phục hồi) và lựa chọn điều trị.
Các tiên lượng (khả năng phục hồi ) và các tùy chọn điều trị phụ thuộc vào những điều sau đây:
- Giai đoạn ung thư (kích thước của khối u và dù chỉ ở trong phổi hay đã lan sang những nơi khác trong cơ thể).
- Các loại ung thư phổi.
- Liệu ung thư có đột biến(thay đổi) ở một số gen nhất định, chẳng hạn như gen thụ thể yếu tố tăng trưởng biểu bì (EGFR) hoặc gen anaplastic lymphoma kinase (ALK) .
- Cho dù có dấu hiệu và triệu chứng như ho hoặc khó thở.
- Sức khỏe chung của bệnh nhân.
Đối với hầu hết bệnh nhân bị ung thư phổi không phải tế bào nhỏ, các phương pháp điều trị hiện tại không chữa được ung thư.
Nếu ung thư phổi được tìm thấy, tham gia vào một trong nhiều thử nghiệm lâm sàng đang được thực hiện để cải thiện điều trị nên được xem xét. Các thử nghiệm lâm sàng đang diễn ra ở hầu hết các vùng của đất nước đối với bệnh nhân mắc tất cả các giai đoạn ung thư phổi không phải tế bào nhỏ. Thông tin về các thử nghiệm lâm sàng đang diễn ra có sẵn từ trang web NCI .
Các giai đoạn của ung thư phổi không phải tế bào nhỏ
Những điểm chính
- Sau khi chẩn đoán ung thư phổi, các xét nghiệm được thực hiện để tìm hiểu xem các tế bào ung thư đã lan rộng trong phổi hay đến các bộ phận khác của cơ thể.
- Có ba cách mà ung thư lây lan trong cơ thể.
- Ung thư có thể lây lan từ nơi nó bắt đầu đến các bộ phận khác của cơ thể.
- Các giai đoạn sau đây được sử dụng cho ung thư phổi không phải tế bào nhỏ:
- Giai đoạn huyền bí (ẩn)
- Giai đoạn 0
- Giai đoạn I
- Giai đoạn II
- Giai đoạn III
- Giai đoạn IV
Sau khi chẩn đoán ung thư phổi, các xét nghiệm được thực hiện để tìm hiểu xem các tế bào ung thư đã lan rộng trong phổi hay đến các bộ phận khác của cơ thể.
Quá trình được sử dụng để tìm hiểu xem ung thư đã lan rộng trong phổi hay đến các bộ phận khác của cơ thể được gọi là giai đoạn . Các thông tin được thu thập từ quá trình dàn dựng xác định giai đoạn của bệnh. Điều quan trọng là phải biết giai đoạn để lên kế hoạch điều trị. Một số xét nghiệm được sử dụng để chẩn đoán ung thư phổi không phải tế bào nhỏ cũng được sử dụng để giai đoạn bệnh. (Xem phần Thông tin chung .)
Các xét nghiệm và quy trình khác có thể được sử dụng trong quy trình dàn dựng bao gồm:
- MRI(chụp cộng hưởng từ) : Một thủ tục sử dụng nam châm, sóng vô tuyến và máy tính để tạo ra một loạt các hình ảnh chi tiết về các khu vực bên trong cơ thể, chẳng hạn như não. Thủ tục này còn được gọi là chụp cộng hưởng từ hạt nhân (NMRI).
- CT scan(CAT scan) : Một thủ tục tạo ra một loạt các hình ảnh chi tiết về các khu vực bên trong cơ thể, chẳng hạn như não, bụng và các hạch bạch huyết, được chụp từ các góc khác nhau. Các hình ảnh được thực hiện bởi một máy tính liên kết với một máy x-quang . Một thuốc nhuộm có thể được tiêm vào tĩnh mạch hoặc nuốt để giúp các cơ quan hoặc mô hiển thị rõ ràng hơn. Thủ tục này cũng được gọi là chụp cắt lớp vi tính, chụp cắt lớp vi tính hoặc chụp cắt lớp trục máy tính.
- Chụp PET(chụp cắt lớp phát xạ positron) : Một thủ tục để tìmcác tế bào khối u ác tính trong cơ thể. Một lượng nhỏ glucose phóng xạ (đường) được tiêm vào tĩnh mạch. Máy quét PETxoay quanh cơ thể và tạo ra một bức tranh về nơi glucose đang được sử dụng trong cơ thể. Các tế bào khối u ác tính xuất hiện sáng hơn trong hình ảnh vì chúng hoạt động nhiều hơn và chiếm nhiều glucose hơn các tế bào bình thường.

- Quét xương: Một thủ tục để kiểm tra xem có các tế bào phân chia nhanh chóng, chẳng hạn như tế bào ung thư, trong xương. Một lượng rất nhỏ chất phóng xạ được tiêm vào tĩnh mạch và đi qua dòng máu. Các chất phóng xạ thu thập trong xương bị ung thư và được phát hiện bởi một máy quét.
- Kiểm tra chức năng phổi(PFT) : Một xét nghiệm để xem phổi hoạt động tốt như thế nào. Nó đo lượng không khí phổi có thể giữ và tốc độ không khí di chuyển vào và ra khỏi phổi. Nó cũng đo lượng oxy được sử dụng và lượng carbon dioxide được thải ra trong quá trình thở. Đây cũng được gọi là xét nghiệm chức năng phổi.
- Khát vọng tủy xương và sinh thiết: Việc loại bỏ tủy xương , máu và một mảnh xương nhỏ bằng cách chèn một cây kim rỗng vào xương hông hoặc xương ức . Một nhà nghiên cứu bệnh học xem tủy xương, máu và xương dưới kính hiển vi để tìm kiếm các dấu hiệu ung thư.
Có ba cách mà ung thư lây lan trong cơ thể.
Ung thư có thể lây lan qua mô , hệ bạch huyết và máu :
- Khăn giấy. Bệnh ung thư lây lan từ nơi nó bắt đầu bằng cách phát triển sang các khu vực lân cận.
- Hệ bạch huyết. Ung thư lây lan từ nơi nó bắt đầu bằng cách xâm nhập vào hệ thống bạch huyết. Ung thư di chuyển qua các mạch bạch huyếtđến các bộ phận khác của cơ thể.
- Máu. Ung thư lây lan từ nơi nó bắt đầu bằng cách đi vào máu. Ung thư di chuyển qua các mạch máuđến các bộ phận khác của cơ thể.
Ung thư có thể lây lan từ nơi nó bắt đầu đến các bộ phận khác của cơ thể.
Khi ung thư lan sang một bộ phận khác của cơ thể, nó được gọi là di căn . Các tế bào ung thư tách khỏi nơi chúng bắt đầu ( khối u nguyên phát ) và đi qua hệ thống bạch huyết hoặc máu.
- Hệ bạch huyết. Ung thư xâm nhập vào hệ thống bạch huyết, đi qua các mạch bạch huyết và hình thành một khối u( khối u di căn ) ở một bộ phận khác của cơ thể.
- Máu. Ung thư xâm nhập vào máu, đi qua các mạch máu và hình thành một khối u (khối u di căn) ở một bộ phận khác của cơ thể.
Khối u di căn là loại ung thư giống như khối u nguyên phát. Ví dụ, nếu ung thư phổi không phải tế bào nhỏ lan đến não, thì các tế bào ung thư trong não thực sự là tế bào ung thư phổi . Bệnh là ung thư phổi di căn, không phải ung thư não.
Nhiều trường hợp tử vong do ung thư được gây ra khi ung thư di chuyển từ khối u ban đầu và lan sang các mô và cơ quan khác. Đây được gọi là ung thư di căn. Hoạt hình này cho thấy các tế bào ung thư di chuyển từ nơi trong cơ thể nơi chúng lần đầu tiên hình thành đến các bộ phận khác của cơ thể.
Các giai đoạn sau đây được sử dụng cho ung thư phổi không phải tế bào nhỏ:
Giai đoạn huyền bí (ẩn)
Trong giai đoạn huyền bí (ẩn) , ung thư không thể được nhìn thấy bằng hình ảnh hoặc nội soi phế quản . Các tế bào ung thư được tìm thấy trong rửa đờm hoặc phế quản (một mẫu tế bào được lấy từ bên trong đường dẫn khí đến phổi ). Ung thư có thể đã lan sang các bộ phận khác của cơ thể.
Giai đoạn 0
Ở giai đoạn 0 , các tế bào bất thường được tìm thấy trong lớp lót của đường thở. Những tế bào bất thường này có thể trở thành ung thư và lan vào các mô bình thường gần đó . Giai đoạn 0 có thể là ung thư biểu mô tuyến tại chỗ (AIS) hoặc ung thư biểu mô tế bào vảy tại chỗ (SCIS).
Giai đoạn I
Ở giai đoạn I, ung thư đã hình thành. Giai đoạn I được chia thành giai đoạn IA và IB.
- Giai đoạn IA:

Các khối u là trong phổi duy nhất và là 3 cm hoặc nhỏ hơn. Ung thư chưa lan đến các hạch bạch huyết .
- Giai đoạn IB:

Khối u lớn hơn 3 cm nhưng không lớn hơn 4 cm. Ung thư chưa lan đến các hạch bạch huyết.
hoặc là
Khối u là 4 cm hoặc nhỏ hơn và một hoặc nhiều điều sau đây được tìm thấy:
- Ung thư đã lan đến phế quảnchính , nhưng chưa lan đến carina .
- Ung thư đã lan đến lớp trong cùng của màngbao phủ phổi.
- Một phần của phổi hoặc toàn bộ phổi đã sụp đổ hoặc đã bị viêm phổi.
Ung thư chưa lan đến các hạch bạch huyết.
Giai đoạn II
Giai đoạn II được chia thành giai đoạn IIA và IIB.
- Giai đoạn IIA:

Các khối u lớn hơn 4 cm nhưng không lớn hơn 5 cm. Ung thư đã không lan đến các hạch bạch huyết và một hoặc nhiều điều sau đây có thể được tìm thấy:
- Ung thư đã lan đến phế quảnchính , nhưng chưa lan đến carina .
- Ung thư đã lan đến lớp trong cùng của màngbao phủ phổi .
- Một phần của phổi hoặc toàn bộ phổi đã sụp đổ hoặc đã bị viêm phổi.
- Giai đoạn IIB:

Khối u có kích thước 5 cm hoặc nhỏ hơn và ung thư đã lan đến các hạch bạch huyết ở cùng phía của ngực với khối u nguyên phát . Các hạch bạch huyết bị ung thư nằm trong phổi hoặc gần phế quản. Ngoài ra, một hoặc nhiều trong số những điều sau đây có thể được tìm thấy:
- Ung thư đã lan đến phế quản chính, nhưng chưa lan đến carina.
- Ung thư đã lan đến lớp trong cùng của màng bao phủ phổi.
- Một phần của phổi hoặc toàn bộ phổi đã sụp đổ hoặc đã bị viêm phổi.
hoặc là

Ung thư đã không lan đến các hạch bạch huyết và một hoặc nhiều điều sau đây được tìm thấy:
- Khối u lớn hơn 5 cm nhưng không lớn hơn 7 cm.
- Có một hoặc nhiều khối u riêng biệt trong cùng một thùycủa phổi như khối u chính.
- Ung thư đã lan đến bất kỳ trường hợp nào sau đây:
- Các màng lót bên trong của thành ngực.
- Thành ngực.
- Các dây thần kinhđiều khiển các cơ hoành .
- Lớp ngoài của môbao quanh tim.
Giai đoạn III
Giai đoạn III được chia thành các giai đoạn IIIA, IIIB và IIIC.
- Giai đoạn IIIA:

Các khối u là 5 cm hoặc nhỏ hơn và ung thư đã lan rộng đến các hạch bạch huyết trên cùng một bên của ngực như khối u nguyên phát . Các hạch bạch huyết bị ung thư là xung quanh khí quản hoặc động mạch chủ , hoặc nơi khí quản phân chia thành phế quản . Ngoài ra, một hoặc nhiều trong số những điều sau đây có thể được tìm thấy:
- Ung thư đã lan đến phế quảnchính , nhưng chưa lan đến carina .
- Ung thư đã lan đến lớp trong cùng của màngbao phủ phổi .
- Một phần của phổi hoặc toàn bộ phổi đã sụp đổ hoặc đã bị viêm phổi.
hoặc là

Ung thư đã lan đến các hạch bạch huyết ở cùng phía của ngực với khối u nguyên phát. Các hạch bạch huyết bị ung thư nằm trong phổi hoặc gần phế quản. Ngoài ra, một hoặc nhiều trong số những điều sau đây được tìm thấy:
- Khối u lớn hơn 5 cm nhưng không lớn hơn 7 cm.
- Có một hoặc nhiều khối u riêng biệt trong cùng một thùycủa phổi như khối u chính.
- Ung thư đã lan đến bất kỳ trường hợp nào sau đây:
- Các màng lót bên trong của thành ngực.
- Thành ngực.
- Các dây thần kinhđiều khiển các cơ hoành .
- Lớp ngoài của môbao quanh tim.
hoặc là

Ung thư có thể đã lan đến các hạch bạch huyết ở cùng phía của ngực với khối u nguyên phát. Các hạch bạch huyết bị ung thư nằm trong phổi hoặc gần phế quản. Ngoài ra, một hoặc nhiều trong số những điều sau đây được tìm thấy:
- Khối u lớn hơn 7 cm.
- Có một hoặc nhiều khối u riêng biệt trong một thùy khác nhau của phổi với khối u nguyên phát.
- Khối u có kích thước bất kỳ và ung thư đã lan sang bất kỳ trường hợp nào sau đây:
- Khí quản.
- Thực quản.
- Xương ứchoặc xương sống .
- Cơ hoành.
- Các mạch máu lớndẫn đến hoặc từ tim (động mạch chủ hoặc tĩnh mạch chủ ).
- Dây thần kinh điều khiển thanh quản(hộp thoại).
- Giai đoạn IIIB:

Ung thư phổi giai đoạn IIIB (1). Khối u nguyên phát là 5 cm hoặc nhỏ hơn và ung thư đã lan đến các hạch bạch huyết phía trên xương đòn ở cùng phía của ngực với khối u chính hoặc đến bất kỳ hạch bạch huyết nào ở phía đối diện của ngực là khối u chính. Ngoài ra, một hoặc nhiều trong số những điều sau đây có thể được tìm thấy: (a) ung thư đã lan đến phế quản chính, nhưng chưa lan đến carina; và / hoặc (b) ung thư đã lan đến màng bên trong bao phủ phổi; và / hoặc (c) một phần của phổi hoặc toàn bộ phổi đã sụp đổ hoặc bị viêm phổi (viêm phổi).
Khối u có kích thước 5 cm hoặc nhỏ hơn và ung thư đã lan đến các hạch bạch huyết phía trên xương đòn ở cùng bên ngực với khối u chính hoặc đến bất kỳ hạch bạch huyết nào ở phía đối diện của ngực là khối u chính. Ngoài ra, một hoặc nhiều trong số những điều sau đây có thể được tìm thấy:
- Ung thư đã lan đến phế quản chính, nhưng chưa lan đến carina.
- Ung thư đã lan đến lớp trong cùng của màng bao phủ phổi.
- Một phần của phổi hoặc toàn bộ phổi đã sụp đổ hoặc đã bị viêm phổi.
hoặc là

Khối u có thể có kích thước bất kỳ và ung thư đã lan đến các hạch bạch huyết ở cùng phía của ngực với khối u nguyên phát. Các hạch bạch huyết bị ung thư là xung quanh khí quản hoặc động mạch chủ, hoặc nơi khí quản phân chia thành phế quản. Ngoài ra, một hoặc nhiều trong số những điều sau đây được tìm thấy:
- Có một hoặc nhiều khối u riêng biệt trong cùng một thùy hoặc một thùy khác nhau của phổi với khối u nguyên phát.
- Ung thư đã lan đến bất kỳ trường hợp nào sau đây:
- Các màng lót bên trong của thành ngực.
- Thành ngực.
- Dây thần kinh điều khiển cơ hoành.
- Lớp ngoài của mô bao quanh tim.
- Khí quản.
- Thực quản.
- Xương ức hoặc xương sống.
- Cơ hoành.
- Các mạch máu lớn dẫn đến hoặc từ tim (động mạch chủ hoặc tĩnh mạch chủ).
- Dây thần kinh điều khiển thanh quản (hộp thoại).
- Giai đoạn IIIC:

Ung thư phổi giai đoạn IIIC. Khối u có thể có kích thước bất kỳ và ung thư đã lan đến các hạch bạch huyết phía trên xương đòn ở cùng phía của ngực với khối u chính hoặc đến bất kỳ hạch bạch huyết nào ở phía đối diện của ngực là khối u chính. Ngoài ra, một hoặc nhiều trong số những điều sau đây được tìm thấy: (a) có một hoặc nhiều khối u riêng biệt trong cùng một thùy hoặc một thùy khác nhau của phổi với khối u nguyên phát; và / hoặc (b) ung thư đã lan sang bất kỳ trường hợp nào sau đây: thành ngực hoặc màng lót bên trong thành ngực, dây thần kinh điều khiển hộp thoại, khí quản, carina, thực quản, xương ức hoặc xương sống (không hiển thị), cơ hoành, dây thần kinh điều khiển cơ hoành, tim, các mạch máu chính dẫn đến hoặc từ tim (động mạch chủ hoặc tĩnh mạch chủ) hoặc lớp mô ngoài của túi quanh tim.
Khối u có thể có kích thước bất kỳ và ung thư đã lan đến các hạch bạch huyết phía trên xương đòn ở cùng phía của ngực với khối u chính hoặc đến bất kỳ hạch bạch huyết nào ở phía đối diện của ngực là khối u chính. Ngoài ra, một hoặc nhiều trong số những điều sau đây được tìm thấy:
- Có một hoặc nhiều khối u riêng biệt trong cùng một thùy hoặc một thùy khác nhau của phổi với khối u nguyên phát.
- Ung thư đã lan đến bất kỳ trường hợp nào sau đây:
- Các màng lót bên trong của thành ngực.
- Thành ngực.
- Dây thần kinh điều khiển cơ hoành.
- Lớp ngoài của mô bao quanh tim.
- Khí quản.
- Thực quản.
- Xương ức hoặc xương sống.
- Cơ hoành.
- Các mạch máu lớn dẫn đến hoặc từ tim (động mạch chủ hoặc tĩnh mạch chủ).
- Dây thần kinh điều khiển thanh quản (hộp thoại).
Giai đoạn IV
Giai đoạn IV được chia thành giai đoạn IVA và IVB.
- Giai đoạn IVA:

Các khối u có thể bất kỳ kích thước và ung thư có thể lây lan đến các hạch bạch huyết . Một hoặc nhiều trong số những điều sau đây được tìm thấy:
- Có một hoặc nhiều khối u trong phổikhông có khối u chính .
- Ung thư được tìm thấy trong lớp lót quanh phổi hoặc túi quanh tim.
- Ung thư được tìm thấy trong chất lỏngxung quanh phổi hoặc tim.
- Ung thư đã lan đến một nơi trong một cơ quankhông gần phổi, chẳng hạn như não, gan , tuyến thượng thận , thận , xương hoặc đến một hạch bạch huyết không gần phổi.
- Giai đoạn IVB:
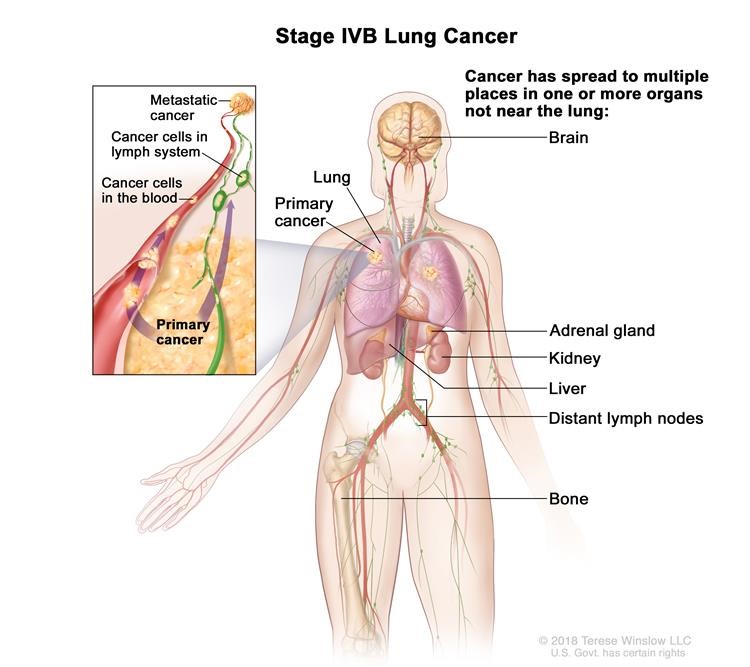
Ung thư phổi giai đoạn IVB. Ung thư đã lan đến nhiều nơi trong một hoặc nhiều cơ quan không gần phổi, chẳng hạn như não, tuyến thượng thận, thận, gan, các hạch bạch huyết xa hoặc xương.
Ung thư đã lan đến nhiều nơi trong một hoặc nhiều cơ quan không gần phổi .
Ung thư phổi không phải tế bào nhỏ tái phát
Ung thư phổi không phải tế bào nhỏ tái phát là ung thư đã tái phát (quay trở lại) sau khi nó được điều trị. Ung thư có thể quay trở lại trong não, phổi hoặc các bộ phận khác của cơ thể.
Tổng quan về lựa chọn điều trị
Những điểm chính
- Có nhiều cách điều trị khác nhau cho bệnh nhân ung thư phổi không phải tế bào nhỏ.
- Mười loại điều trị tiêu chuẩn được sử dụng:
- Phẫu thuật
- Xạ trị
- Hóa trị
- Liệu pháp nhắm mục tiêu
- Liệu pháp miễn dịch
- Liệu pháp laser
- Liệu pháp quang động (PDT)
- Phẫu thuật lạnh
- Điện máy
- Thận trọng chờ đợi
- Các loại điều trị mới đang được thử nghiệm trong các thử nghiệm lâm sàng.
- Hóa trị
- Chất phóng xạ
- Kết hợp mới
- Điều trị ung thư phổi không phải tế bào nhỏ có thể gây ra tác dụng phụ.
- Bệnh nhân có thể muốn nghĩ về việc tham gia vào một thử nghiệm lâm sàng.
- Bệnh nhân có thể tham gia các thử nghiệm lâm sàng trước, trong hoặc sau khi bắt đầu điều trị ung thư.
- Các xét nghiệm tiếp theo có thể cần thiết.
Có nhiều cách điều trị khác nhau cho bệnh nhân ung thư phổi không phải tế bào nhỏ.
Các loại phương pháp điều trị khác nhau có sẵn cho bệnh nhân ung thư phổi không phải tế bào nhỏ . Một số phương pháp điều trị là tiêu chuẩn (phương pháp điều trị hiện đang được sử dụng), và một số đang được thử nghiệm trong các thử nghiệm lâm sàng . Một thử nghiệm lâm sàng điều trị là một nghiên cứu có ý nghĩa giúp cải thiện các phương pháp điều trị hiện tại hoặc có được thông tin về các phương pháp điều trị mới cho bệnh nhân ung thư . Khi các thử nghiệm lâm sàng cho thấy một phương pháp điều trị mới tốt hơn điều trị tiêu chuẩn, phương pháp điều trị mới có thể trở thành phương pháp điều trị tiêu chuẩn. Bệnh nhân có thể muốn nghĩ về việc tham gia vào một thử nghiệm lâm sàng. Một số thử nghiệm lâm sàng chỉ mở cho những bệnh nhân chưa bắt đầu điều trị.
Mười loại điều trị tiêu chuẩn được sử dụng:
Phẫu thuật
Bốn loại phẫu thuật được sử dụng để điều trị ung thư phổi :
- Cắt bỏ nêm: Phẫu thuật để loại bỏ một khối u và một số mô bình thường xung quanh nó. Khi lấy một lượng mô lớn hơn một chút, nó được gọi là cắt bỏ đoạn .
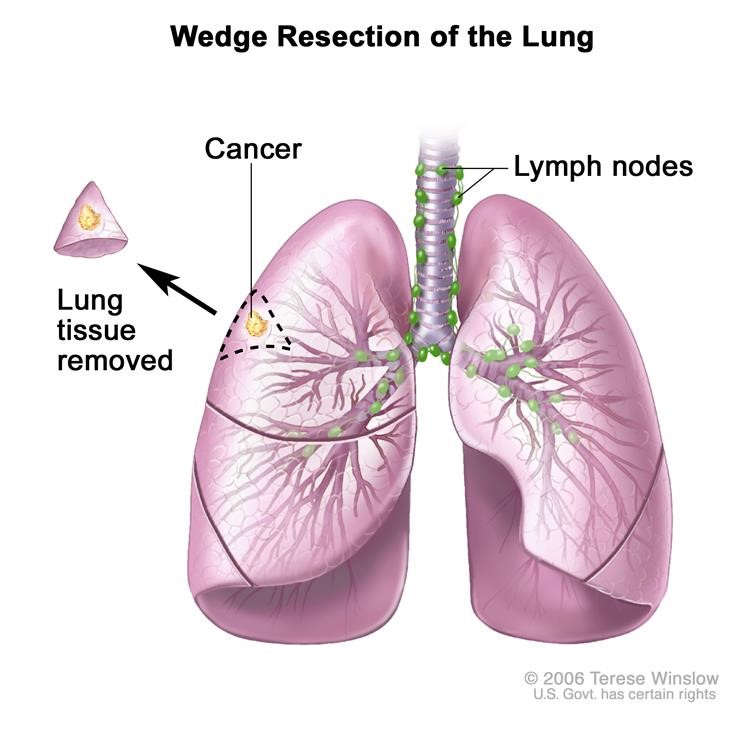
Nêm cắt bỏ phổi Một phần của thùy phổi chứa ung thư và một lượng nhỏ mô khỏe mạnh xung quanh nó được loại bỏ.
- Cắt thùy: Phẫu thuật cắt bỏ toàn bộ thùy (phần) của phổi.
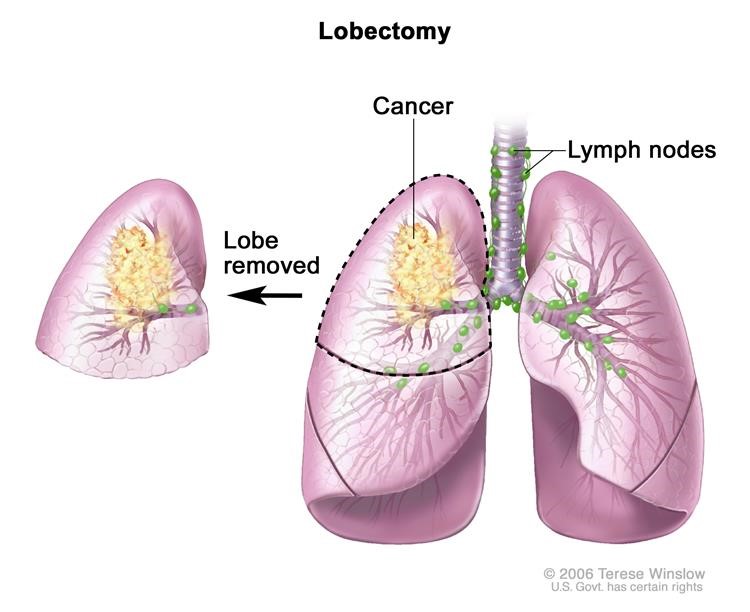 . Một thùy của phổi được loại bỏ.
. Một thùy của phổi được loại bỏ. - Phẫu thuật cắt phổi: Phẫu thuật cắt bỏ toàn bộ một phổi.

phẫu thuật cắt bỏ phổi Toàn bộ phổi được loại bỏ.
- Cắt bỏ tay áo: Phẫu thuật cắt bỏ một phần phế quản .
Sau khi bác sĩ loại bỏ tất cả các bệnh ung thư có thể nhìn thấy tại thời điểm phẫu thuật, một số bệnh nhân có thể được hóa trị hoặc xạ trị sau phẫu thuật để tiêu diệt bất kỳ tế bào ung thư nào còn sót lại. Điều trị được đưa ra sau phẫu thuật, để giảm nguy cơ ung thư sẽ quay trở lại, được gọi là liệu pháp bổ trợ .
Xạ trị
Xạ trị là phương pháp điều trị ung thư sử dụng tia X năng lượng cao hoặc các loại phóng xạ khác để tiêu diệt tế bào ung thư hoặc ngăn chúng phát triển. Có hai loại xạ trị:
- Xạ trị bên ngoàisử dụng một máy bên ngoài cơ thể để gửi bức xạ về phía ung thư.
- Xạ trị nội bộsử dụng chất phóng xạ được niêm phong trong kim, hạt , dây điện hoặc ống thông được đặt trực tiếp vào hoặc gần ung thư.
Liệu pháp xạ trị cơ thể lập thể là một loại xạ trị ngoài. Thiết bị đặc biệt được sử dụng để đặt bệnh nhân ở cùng một vị trí cho mỗi lần điều trị bức xạ. Mỗi ngày một lần trong vài ngày, một máy xạ trị nhắm đến một lượng phóng xạ lớn hơn bình thường trực tiếp vào khối u. Bằng cách cho bệnh nhân ở cùng một vị trí cho mỗi lần điều trị, sẽ ít gây tổn hại đến các mô khỏe mạnh gần đó. Thủ tục này còn được gọi là xạ trị chùm tia ngoài lập thể và xạ trị stereotaxic.
Phẫu thuật xạ hình là một loại xạ trị ngoài được sử dụng để điều trị ung thư phổi đã lan đến não. Một khung đầu cứng được gắn vào hộp sọ để giữ cho đầu đứng yên trong quá trình điều trị bức xạ. Một cỗ máy nhắm vào một lượng lớn phóng xạ trực tiếp vào khối u trong não. Thủ tục này không liên quan đến phẫu thuật. Nó cũng được gọi là xạ trị lập thể, phẫu thuật phóng xạ và phẫu thuật phóng xạ.
Đối với các khối u trong đường thở, bức xạ được truyền trực tiếp vào khối u thông qua nội soi .
Cách thức xạ trị được đưa ra tùy thuộc vào loại và giai đoạn ung thư được điều trị. Nó cũng phụ thuộc vào nơi ung thư được tìm thấy. Liệu pháp xạ trị bên ngoài và bên trong được sử dụng để điều trị ung thư phổi không phải tế bào nhỏ.
Hóa trị
Hóa trị là một phương pháp điều trị ung thư sử dụng thuốc để ngăn chặn sự phát triển của các tế bào ung thư, bằng cách tiêu diệt các tế bào hoặc bằng cách ngăn chặn chúng phân chia. Khi hóa trị được thực hiện bằng miệng hoặc tiêm vào tĩnh mạch hoặc cơ, thuốc sẽ xâm nhập vào máu và có thể đến các tế bào ung thư trên toàn cơ thể ( hóa trị liệu toàn thân ). Khi hóa trị được đặt trực tiếp vào dịch não tủy , một cơ quan hoặc khoang cơ thể như bụng , các loại thuốc chủ yếu ảnh hưởng đến các tế bào ung thư ở những khu vực đó ( hóa trị liệu khu vực ).
Cách thức hóa trị được đưa ra tùy thuộc vào loại và giai đoạn ung thư được điều trị.
Xem các loại thuốc được chấp thuận cho bệnh ung thư phổi không phải tế bào nhỏ để biết thêm thông tin.
Liệu pháp nhắm mục tiêu
Liệu pháp nhắm mục tiêu là một loại điều trị sử dụng thuốc hoặc các chất khác để tấn công các tế bào ung thư cụ thể. Các liệu pháp nhắm mục tiêu thường gây ra ít tác hại hơn cho các tế bào bình thường so với hóa trị hoặc xạ trị. Kháng thể đơn dòng và thuốc ức chế tyrosine kinase là hai loại liệu pháp nhắm mục tiêu chính đang được sử dụng để điều trị ung thư phổi không phải tế bào nhỏ tiến triển , di căn hoặc tái phát .
Kháng thể đơn dòng
Liệu pháp kháng thể đơn dòng là một phương pháp điều trị ung thư sử dụng các kháng thể được tạo ra trong phòng thí nghiệm từ một loại tế bào hệ thống miễn dịch . Những kháng thể này có thể xác định các chất trên tế bào ung thư hoặc các chất bình thường trong máu hoặc các mô có thể giúp các tế bào ung thư phát triển. Các kháng thể gắn vào các chất và tiêu diệt các tế bào ung thư, ngăn chặn sự phát triển của chúng hoặc giữ cho chúng không lan rộng. Kháng thể đơn dòng được tiêm truyền . Chúng có thể được sử dụng một mình hoặc để mang thuốc, chất độc hoặc chất phóng xạ trực tiếp đến các tế bào ung thư.
Có nhiều loại khác nhau của liệu pháp kháng thể đơn dòng:
- Liệu pháp ức chế yếu tố tăng trưởng nội mô mạch máu(VEGF): Tế bào ung thư tạo ra một chất gọi là VEGF , khiến các mạch máu mới hình thành ( hình thành mạch ) và giúp ung thư phát triển. Các chất ức chế VEGF ngăn chặn VEGF và ngăn chặn các mạch máu mới hình thành. Điều này có thể tiêu diệt các tế bào ung thư vì chúng cần các mạch máu mới để phát triển. Bevacizumab và ramucirumab là chất ức chế VEGF và chất ức chế sự hình thành mạch .
- Biểu bì tăng trưởng thụ thể yếu tố (EGFR) ức chếđiều trị: EGFRs là protein được tìm thấy trên bề mặt của tế bào nhất định, kể cả tế bào ung thư. Yếu tố tăng trưởng biểu bì gắn vào EGFR trên bề mặt tế bào và khiến các tế bào phát triển và phân chia. Các chất ức chế EGFR ngăn chặn thụ thể và ngăn chặn yếu tố tăng trưởng biểu bì gắn vào tế bào ung thư. Điều này ngăn chặn tế bào ung thư phát triển và phân chia. Cetuximab và necitumumab là những chất ức chế EGFR.
Thuốc ức chế tyrosine kinase
Các chất ức chế Tyrosine kinase là các loại thuốc phân tử nhỏ đi qua màng tế bào và hoạt động bên trong các tế bào ung thư để ngăn chặn các tín hiệu mà các tế bào ung thư cần phát triển và phân chia. Một số chất ức chế tyrosine kinase cũng có tác dụng ức chế sự hình thành mạch.
Có nhiều loại thuốc ức chế tyrosine kinase khác nhau:
- Các chất ức chế tyrosine kinase của yếu tố tăng trưởng biểu bì (EGFR): EGFR là các protein được tìm thấy trên bề mặt và bên trong một số tế bào, bao gồm cả các tế bào ung thư. Yếu tố tăng trưởng biểu bì gắn vào EGFR bên trong tế bào và gửi tín hiệu đến khu vực tyrosine kinase của tế bào, cho biết tế bào phát triển và phân chia. Các chất ức chế tyrosine kinase của EGFR ngăn chặn các tín hiệu này và ngăn chặn tế bào ung thư phát triển và phân chia. Erlotinib , gefitinib , afatinib và osimertinib là những loại thuốc ức chế tyrosine kinase của EGFR. Một số loại thuốc này hoạt động tốt hơn khi cũng có đột biến (thay đổi) trong gen EGFR .
- Các chất ức chế Kinase ảnh hưởng đến các tế bào có sự thay đổi gen nhất định: Một số thay đổi nhất định trong gen ALK , ROS1 , BRAF và MEK và sự hợp nhất gen NTRK , gây ra quá nhiều protein. Chặn các protein này có thể ngăn chặn ung thư phát triển và lan rộng. Crizotinib được sử dụng để ngăn chặn protein được tạo ra bởi gen ALK và ROS1 . Ceritinib , alectinib , brigatinib và lorlatinib được sử dụng để ngăn chặn protein được tạo ra bởi gen ALK . Dabrafenibđược sử dụng để ngăn chặn protein được tạo ra bởi gen BRAF . Trametinib được sử dụng để ngăn chặn protein được tạo ra bởi gen MEK . Larotrectinib được sử dụng để ngăn chặn protein được tạo ra bởi phản ứng tổng hợp gen NTRK .
Xem các loại thuốc được chấp thuận cho bệnh ung thư phổi không phải tế bào nhỏ để biết thêm thông tin.
Liệu pháp miễn dịch
Liệu pháp miễn dịch là phương pháp điều trị sử dụng hệ thống miễn dịch của bệnh nhân để chống lại ung thư. Các chất được tạo ra bởi cơ thể hoặc được tạo ra trong phòng thí nghiệm được sử dụng để tăng cường, định hướng hoặc khôi phục khả năng phòng vệ tự nhiên của cơ thể chống lại ung thư. Loại điều trị ung thư này còn được gọi là liệu pháp sinh học hoặc trị liệu sinh học.
Liệu pháp ức chế điểm kiểm soát miễn dịch là một loại liệu pháp miễn dịch.
- Liệu pháp ức chế điểm kiểm soát miễn dịch: PD-1là một protein trên bề mặt tế bào T giúp kiểm soát các phản ứng miễn dịch của cơ thể . Khi PD-1 gắn vào một protein khác gọi là PDL-1 trên tế bào ung thư, nó ngăn không cho tế bào T tiêu diệt tế bào ung thư. Các chất ức chế PD-1 gắn vào PDL-1 và cho phép các tế bào T tiêu diệt tế bào ung thư. Nivolumab , pembrolizumab , atezolizumab và durvalumab là những loại thuốc ức chế điểm kiểm soát miễn dịch.

Liệu pháp miễn dịch sử dụng hệ thống miễn dịch của cơ thể để chống lại ung thư. Hoạt hình này giải thích một loại liệu pháp miễn dịch sử dụng các chất ức chế điểm kiểm soát miễn dịch để điều trị ung thư.
Xem các loại thuốc được chấp thuận cho bệnh ung thư phổi không phải tế bào nhỏ để biết thêm thông tin.
Liệu pháp laser
Liệu pháp laser là phương pháp điều trị ung thư sử dụng chùm tia laser (chùm tia sáng hẹp) để tiêu diệt tế bào ung thư.
Liệu pháp quang động (PDT)
Liệu pháp quang động (PDT) là một phương pháp điều trị ung thư sử dụng một loại thuốc và một loại ánh sáng laser nhất định để tiêu diệt các tế bào ung thư. Một loại thuốc không hoạt động cho đến khi nó tiếp xúc với ánh sáng được tiêm vào tĩnh mạch. Thuốc thu thập nhiều trong các tế bào ung thư hơn trong các tế bào bình thường. Các ống sợi sau đó được sử dụng để mang ánh sáng laser đến các tế bào ung thư, nơi thuốc trở nên hoạt động và giết chết các tế bào. Liệu pháp quang động gây ra ít thiệt hại cho các mô khỏe mạnh. Nó được sử dụng chủ yếu để điều trị khối u trên hoặc ngay dưới da hoặc trong lớp lót của các cơ quan nội tạng. Khi khối u nằm trong đường thở, PDT được đưa trực tiếp vào khối u thông qua ống nội soi.
Phẫu thuật lạnh
Phẫu thuật lạnh là phương pháp điều trị sử dụng một dụng cụ để đóng băng và phá hủy các mô bất thường , chẳng hạn như ung thư biểu mô tại chỗ . Loại điều trị này còn được gọi là liệu pháp áp lạnh. Đối với các khối u trong đường thở, phẫu thuật lạnh được thực hiện thông qua nội soi.
Điện máy
Electrocautery là một phương pháp điều trị sử dụng đầu dò hoặc kim được đốt nóng bởi dòng điện để phá hủy các mô bất thường. Đối với các khối u trong đường thở, đốt điện được thực hiện thông qua nội soi.
Thận trọng chờ đợi
Chờ đợi thận trọng là theo dõi chặt chẽ tình trạng của bệnh nhân mà không đưa ra bất kỳ điều trị nào cho đến khi các dấu hiệu hoặc triệu chứng xuất hiện hoặc thay đổi. Điều này có thể được thực hiện trong một số trường hợp hiếm gặp của ung thư phổi không phải tế bào nhỏ.
Các loại điều trị mới đang được thử nghiệm trong các thử nghiệm lâm sàng.
Phần tóm tắt này mô tả các phương pháp điều trị đang được nghiên cứu trong các thử nghiệm lâm sàng. Nó có thể không đề cập đến tất cả các điều trị mới đang được nghiên cứu. Thông tin về các thử nghiệm lâm sàng có sẵn từ trang web NCI .
Hóa trị
Hóa trị là sử dụng thuốc, vitamin hoặc các chất khác để giảm nguy cơ ung thư hoặc giảm nguy cơ ung thư sẽ tái phát (quay trở lại). Đối với ung thư phổi, hóa trị được sử dụng để làm giảm khả năng khối u mới sẽ hình thành trong phổi.
Chất phóng xạ
Chất phóng xạ là những chất làm cho các tế bào khối u dễ tiêu diệt hơn bằng xạ trị. Sự kết hợp giữa hóa trị và xạ trị được đưa ra với chất kích thích phóng xạ đang được nghiên cứu trong điều trị ung thư phổi không phải tế bào nhỏ.
Kết hợp mới
Sự kết hợp mới của phương pháp điều trị đang được nghiên cứu trong các thử nghiệm lâm sàng .
Điều trị ung thư phổi không phải tế bào nhỏ có thể gây ra tác dụng phụ.
Để biết thông tin về các tác dụng phụ gây ra bởi điều trị ung thư, xem trang Tác dụng phụ của chúng tôi .
Bệnh nhân có thể muốn nghĩ về việc tham gia vào một thử nghiệm lâm sàng.
Đối với một số bệnh nhân, tham gia thử nghiệm lâm sàng có thể là lựa chọn điều trị tốt nhất. Thử nghiệm lâm sàng là một phần của quá trình nghiên cứu ung thư. Các thử nghiệm lâm sàng được thực hiện để tìm hiểu xem phương pháp điều trị ung thư mới có an toàn và hiệu quả hay tốt hơn so với điều trị chuẩn .
Nhiều phương pháp điều trị ung thư tiêu chuẩn ngày nay dựa trên các thử nghiệm lâm sàng trước đó. Bệnh nhân tham gia thử nghiệm lâm sàng có thể được điều trị tiêu chuẩn hoặc là một trong những người đầu tiên được điều trị mới.
Bệnh nhân tham gia thử nghiệm lâm sàng cũng giúp cải thiện cách điều trị ung thư trong tương lai. Ngay cả khi các thử nghiệm lâm sàng không dẫn đến các phương pháp điều trị mới hiệu quả, họ vẫn thường trả lời các câu hỏi quan trọng và giúp tiến hành nghiên cứu về phía trước.
Bệnh nhân có thể tham gia các thử nghiệm lâm sàng trước, trong hoặc sau khi bắt đầu điều trị ung thư.
Một số thử nghiệm lâm sàng chỉ bao gồm những bệnh nhân chưa được điều trị. Các thử nghiệm khác điều trị thử nghiệm cho những bệnh nhân bị ung thư không đỡ hơn. Cũng có những thử nghiệm lâm sàng thử nghiệm những cách mới để ngăn chặn ung thư tái phát (quay trở lại) hoặc giảm tác dụng phụ của điều trị ung thư.
Các thử nghiệm lâm sàng đang diễn ra ở nhiều nơi trên cả nước. Thông tin về các thử nghiệm lâm sàng được NCI hỗ trợ có thể được tìm thấy trên trang web tìm kiếm thử nghiệm lâm sàng của NCI . Các thử nghiệm lâm sàng được hỗ trợ bởi các tổ chức khác có thể được tìm thấy trên trang web của ClinicalTrials.gov .
Các xét nghiệm tiếp theo có thể cần thiết.
Một số xét nghiệm đã được thực hiện để chẩn đoán ung thư hoặc tìm ra giai đoạn ung thư có thể được lặp lại. Một số xét nghiệm sẽ được lặp lại để xem điều trị có hiệu quả như thế nào. Quyết định về việc có nên tiếp tục, thay đổi hoặc ngừng điều trị có thể dựa trên kết quả của các xét nghiệm này.
Một số xét nghiệm sẽ tiếp tục được thực hiện theo thời gian sau khi điều trị kết thúc. Kết quả của các xét nghiệm này có thể cho thấy nếu tình trạng của bạn đã thay đổi hoặc nếu ung thư đã tái phát (quay trở lại). Những xét nghiệm này đôi khi được gọi là xét nghiệm theo dõi hoặc kiểm tra.
Lựa chọn điều trị theo giai đoạn
Trong phần này
- Huyền bí ung thư phổi không phải tế bào nhỏ
- Giai đoạn 0
- Ung thư phổi không phải tế bào nhỏ giai đoạn I
- Ung thư phổi không phải tế bào nhỏ giai đoạn II
- Ung thư phổi không phải tế bào nhỏ giai đoạn IIIA
- Ung thư phổi không phải tế bào nhỏ giai đoạn IIIB và giai đoạn IIIC
- Giai đoạn IV mới được chẩn đoán, tái phát và tái phát ung thư phổi không phải tế bào nhỏ
- Giai đoạn tiến triển IV, ung thư phổi không phải tế bào nhỏ tái phát và tái phát
Để biết thông tin về các phương pháp điều trị được liệt kê dưới đây, xem phần Tổng quan về lựa chọn điều trị .
Huyền bí ung thư phổi không phải tế bào nhỏ
Điều trị ung thư phổi không phải tế bào nhỏ phụ thuộc vào giai đoạn của bệnh. Các khối u huyền bí thường được tìm thấy ở giai đoạn đầu (khối u chỉ nằm trong phổi ) và đôi khi có thể được chữa khỏi bằng phẫu thuật .
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Giai đoạn 0
Điều trị giai đoạn 0 có thể bao gồm những điều sau đây:
- Phẫu thuật ( cắt bỏ nêm hoặc cắt đoạn ).
- Liệu pháp quang động , đốt điện , phẫu thuật lạnh hoặc phẫu thuật laser cho các khối u trong hoặc gần phế quản .
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Ung thư phổi không phải tế bào nhỏ giai đoạn I
Điều trị ung thư phổi không tế bào nhỏ giai đoạn IA và ung thư phổi không tế bào IB giai đoạn nhỏ có thể bao gồm:
- Phẫu thuật ( cắt bỏ nêm , cắt bỏ đoạn , cắt bỏ tay áo hoặc cắt thùy ).
- Liệu pháp xạ trị bên ngoài , bao gồm xạ trị cơ thể lập thể cho những bệnh nhân không thể phẫu thuật hoặc chọn không phẫu thuật.
- Một thử nghiệm lâm sàng về hóa trị hoặc xạ trị sau phẫu thuật.
- Một thử nghiệm lâm sàng về điều trị được đưa ra thông qua nội soi , chẳng hạn như liệu pháp quang động (PDT).
- Một thử nghiệm lâm sàng của phẫu thuật tiếp theo là hóa trị .
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Ung thư phổi không phải tế bào nhỏ giai đoạn II
Điều trị ung thư phổi không tế bào nhỏ giai đoạn IIA và ung thư phổi không tế bào nhỏ giai đoạn IIB có thể bao gồm:
- Phẫu thuật ( cắt bỏ nêm , cắt bỏ đoạn , cắt bỏ tay áo , cắt thùy hoặc cắt phổi ).
- Hóa trị sau đó là phẫu thuật.
- Phẫu thuật tiếp theo là hóa trị.
- Xạ trị ngoài cho bệnh nhân không thể phẫu thuật.
- Một thử nghiệm lâm sàng của xạ trị sau phẫu thuật.
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Ung thư phổi không phải tế bào nhỏ giai đoạn IIIA
Điều trị ung thư phổi không phải tế bào nhỏ giai đoạn IIIA có thể được loại bỏ bằng phẫu thuật có thể bao gồm:
- Phẫu thuật tiếp theo là hóa trị .
- Phẫu thuật tiếp theo là xạ trị .
- Hóa trị sau đó là phẫu thuật.
- Phẫu thuật tiếp theo là hóa trị kết hợp với xạ trị.
- Hóa trị và xạ trị sau đó là phẫu thuật.
- Một thử nghiệm lâm sàng kết hợp các phương pháp điều trị mới.
Điều trị ung thư phổi không phải tế bào nhỏ giai đoạn IIIA không thể loại bỏ bằng phẫu thuật có thể bao gồm:
- Hóa trị và xạ trị được đưa ra trong cùng một khoảng thời gian hoặc theo sau là cái khác.
- Liệu pháp xạ trị ngoài cho bệnh nhân không thể điều trị bằng liệu pháp kết hợp , hoặc điều trị giảm nhẹ để giảm triệu chứng và cải thiện chất lượng cuộc sống .
- Liệu pháp xạ trị nội bộ hoặc phẫu thuật laser , như điều trị giảm nhẹ để giảm triệu chứng và cải thiện chất lượng cuộc sống.
- Hóa trị và xạ trị theo sau là liệu pháp miễn dịch với chất ức chế điểm kiểm soát miễn dịch , chẳng hạn như durvalumab .
- Một thử nghiệm lâm sàng kết hợp các phương pháp điều trị mới.
Để biết thêm thông tin về chăm sóc hỗ trợ cho các dấu hiệu và triệu chứng bao gồm ho, khó thở và đau ngực, hãy xem tóm tắt PDQ về Hội chứng Tim phổi .
Ung thư phổi không phải tế bào nhỏ của sulcus vượt trội, thường được gọi là khối u Pancoast , bắt đầu ở phần trên của phổi và lan sang các mô gần đó như thành ngực , mạch máu lớn và cột sống . Điều trị khối u Pancoast có thể bao gồm:
- Xạ trị đơn thuần.
- Phẫu thuật.
- Hóa trị và xạ trị sau đó là phẫu thuật.
- Một thử nghiệm lâm sàng kết hợp các phương pháp điều trị mới.
Một số khối u phổi không phải tế bào nhỏ giai đoạn IIIA đã phát triển vào thành ngực có thể được loại bỏ hoàn toàn. Điều trị khối u thành ngực có thể bao gồm:
- Phẫu thuật.
- Phẫu thuật và xạ trị.
- Xạ trị đơn thuần.
- Hóa trị kết hợp với xạ trị và / hoặc phẫu thuật.
- Một thử nghiệm lâm sàng kết hợp các phương pháp điều trị mới.
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Ung thư phổi không phải tế bào nhỏ giai đoạn IIIB và giai đoạn IIIC
Điều trị ung thư phổi không tế bào nhỏ giai đoạn IIIB và ung thư phổi không tế bào nhỏ giai đoạn IIIC có thể bao gồm:
- Hóa trị tiếp theo là xạ trị ngoài .
- Hóa trị và xạ trị được đưa ra như là phương pháp điều trị riêng biệt trong cùng một khoảng thời gian.
- Hóa trị và xạ trị được đưa ra như các phương pháp điều trị riêng biệt trong cùng một khoảng thời gian, với liều xạ trị tăng dần theo thời gian.
- Hóa trị và xạ trị được đưa ra như là phương pháp điều trị riêng biệt trong cùng một khoảng thời gian. Hóa trị đơn thuần được đưa ra trước hoặc sau khi điều trị.
- Hóa trị và xạ trị theo sau là liệu pháp miễn dịch với chất ức chế điểm kiểm soát miễn dịch , chẳng hạn như durvalumab .
- Liệu pháp xạ trị ngoài cho bệnh nhân không thể điều trị bằng hóa trị.
- Liệu pháp xạ trị bên ngoài như liệu pháp giảm nhẹ , để giảm triệu chứng và cải thiện chất lượng cuộc sống .
- Liệu pháp laser và / hoặc xạ trị nội bộ để làm giảm các triệu chứng và cải thiện chất lượng cuộc sống.
- Thử nghiệm lâm sàng về lịch trình xạ trị ngoài mới và các loại điều trị mới.
- Một thử nghiệm lâm sàng về hóa trị và xạ trị kết hợp với chất phát xạ .
- Các thử nghiệm lâm sàng của liệu pháp nhắm mục tiêu kết hợp với hóa trị và xạ trị.
Để biết thêm thông tin về chăm sóc hỗ trợ cho các dấu hiệu và triệu chứng như ho, khó thở và đau ngực, hãy xem tóm tắt PDQ sau :
- Hội chứng tim phổi
- Cơn đau ung thư
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Giai đoạn IV mới được chẩn đoán, tái phát và tái phát ung thư phổi không phải tế bào nhỏ
Điều trị giai đoạn IV mới được chẩn đoán , tái phát và ung thư phổi không phải tế bào nhỏ tái phát có thể bao gồm:
- Hóa trị kết hợp .
- Hóa trị kết hợp và liệu pháp nhắm mục tiêu với một kháng thể đơn dòng , chẳng hạn như bevacizumab , cetuximab hoặc necitumumab .
- Hóa trị kết hợp tiếp theo hơn hóa trị như điều trị duy trì để giúp giữ cho ung thư từ tiến triển .
- Điều trị nhắm mục tiêu với một chất ức chế tyrosine kinase của yếu tố tăng trưởng biểu bì (EGFR) , như osimertinib , gefitinib , erlotinib hoặc afatinib .
- Điều trị nhắm mục tiêu với một chất ức chế lymphoma kinase (ALK) anaplastic , như alectinib , crizotinib , ceritinib , brigatinib hoặc lorlatinib .
- Liệu pháp nhắm mục tiêu với chất ức chế BRAF hoặc MEK, chẳng hạn như dabrafenib hoặc trametinib .
- Điều trị nhắm mục tiêu với một chất ức chế NTRK, chẳng hạn như larotrectinib .
- Liệu pháp miễn dịch với một chất ức chế điểm kiểm soát miễn dịch , như pembrolizumab , có hoặc không có hóa trị .
- Liệu pháp laser và / hoặc xạ trị nội bộ cho các khối u đang chặn đường thở.
- Liệu pháp xạ trị bên ngoài như liệu pháp giảm nhẹ , để giảm triệu chứng và cải thiện chất lượng cuộc sống .
- Phẫu thuật để loại bỏ một khối u nguyên phát thứ hai .
- Phẫu thuật để loại bỏ ung thư đã di căn lên não, sau đó là xạ trị toàn bộ não.
- Phẫu thuật xạ hình cho các khối u đã di căn lên não và không thể điều trị bằng phẫu thuật.
- Một thử nghiệm lâm sàng của các loại thuốc mới và kết hợp các phương pháp điều trị.
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Giai đoạn tiến triển IV, ung thư phổi không phải tế bào nhỏ tái phát và tái phát
Điều trị giai đoạn IV tiến triển , tái phát và tái phát ung thư phổi không phải tế bào nhỏ có thể bao gồm:
- Hóa trị .
- Điều trị nhắm mục tiêu với một chất ức chế tyrosine kinase của yếu tố tăng trưởng biểu bì (EGFR) , như erlotinib , gefitinib , afatinib hoặc osimertinib .
- Điều trị nhắm mục tiêu với một chất ức chế lymphoma kinase (ALK) anaplastic , chẳng hạn như crizotinib , ceritinib , alectinib hoặc brigatinib .
- Liệu pháp nhắm mục tiêu với chất ức chế BRAF hoặc MEK, chẳng hạn như dabrafenib hoặc trametinib .
- Liệu pháp miễn dịch với một chất ức chế điểm kiểm soát miễn dịch , chẳng hạn như nivolumab , pembrolizumab hoặc atezolizumab .
- Một thử nghiệm lâm sàng của các loại thuốc mới và kết hợp các phương pháp điều trị.
Sử dụng tìm kiếm thử nghiệm lâm sàng của chúng tôi để tìm các thử nghiệm lâm sàng ung thư được NCI hỗ trợ đang chấp nhận bệnh nhân. Bạn có thể tìm kiếm các thử nghiệm dựa trên loại ung thư, tuổi của bệnh nhân và nơi các thử nghiệm đang được thực hiện. Thông tin chung về các thử nghiệm lâm sàng cũng có sẵn.
Nguồn tham khảo https://www.cancer.gov/types/lung/patient/non-small-cell-lung-treatment-pdq
Nguồn tham khảo https://ungthuphoi.org/ung-thu-phoi-khong-phai-te-bao-nho/
Nguồn tham khảo https://ungthuphoi.org/ung-thu-phoi-tong-hop-70-bai/


